Que savons-nous des causes du cancer ?
Publié en ligne le 4 mars 2019 - Causes de cancer -
L’épidémiologie, qui étudie, entre autre, l’évolution de la fréquence des cancers et les déterminants de cette évolution, permet de mesurer les conséquences des expositions de la population aux cancérogènes identifiés. C’est ainsi qu’une collaboration de plus de 80 chercheurs coordonnée par le Centre international de recherche sur le cancer et dirigée par Isabelle Soerjomataram vient de publier une estimation de la fraction des cancers attribuables aux expositions cancérogènes identifiées, en France pour l’année 2015 [1,2,3].
41 % des cancers évitables
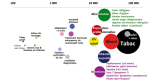
Le tableau 1 et la figure 1 montrent ces estimations. Au total, 41 % des cancers diagnostiqués en 2015 auraient pu être prévenus si l’on avait évité, du plus important au moins important, le tabac, l’alcool, une alimentation non optimale (pas assez de fruits, fibres, légumes non féculents et laitages, trop de viandes transformées et rouge), le surpoids et l’obésité, les infections (papillomavirus, Helicobacter pylori, hépatites C et B...), les expositions professionnelles… Pour la plupart de ces expositions, on estime les cancers qui auraient été prévenus si l’exposition de la population à ces cancérogènes avait été nulle : zéro tabac, zéro alcool, aucun surpoids ou obésité, aucune infection cancérogène, aucune exposition professionnelle, aucun traitement hormonal de la ménopause. Pour d’autres expositions, notamment pour les caractéristiques de l’alimentation, on estime les cancers qui auraient été prévenus si toute la population avait consommé chaque jour au moins 300 g de fruits, 300 g de légumes, 25 g de fibres, deux portions de produit laitier, pas de charcuterie et pas plus de 300 g de viande rouge par semaine 1. De même pour la pollution : on estime les cancers du poumon qui auraient été évités si toute la population était exposée à une pollution moyenne annuelle inférieure ou égale à 10 micro-g/m3 de particules fine PM2,5 2.

* Si 600 cancers du sein et du col utérin sont attribuables à la pilule contraceptive, cette dernière prévient 2 500 cancers de l’endomètre et de l’ovaire.
** L’allaitement réduit le risque de cancer du sein.
*** Les nombres attribuables ne peuvent pas s’additionner. Si le risque d’un cancer est augmenté par deux facteurs, alors la fraction attribuable à l’ensemble est la somme des deux fractions attribuables moins leur produit.
Cette part évitable dépend de l’intensité des différentes expositions de la population dans le passé. Ainsi, si la consommation de tabac continue de diminuer dans la population masculine,la fraction des cancers attribuables au tabac diminuera également dans cette population. Au contraire, les générations de femmes nées après la guerre qui ont commencé à fumer sérieusement au début des années 1970 arrivent aux âges où les conséquences du tabagisme deviennent majeures.
La fraction attribuable à des causes identifiées est aussi très variable d’une localisation de cancer à l’autre (figure 2). Si 100 % des cancers du col de l’utérus sont potentiellement évitables en prévenant les infections à papillomavirus (ce que la vaccination permettrait dans l’avenir, si la couverture vaccinale n’était pas aussi mauvaise en France), la fraction des cancers de la prostate évitables est seulement de 1 % (attribuables aux expositions professionnelles et aux irradiations diagnostiques) 3.

Expliquer les 59 % des cancers sans cause identifiée
Si 41 % des cancers en 2015 sont attribuables à une cause identifiée, qu’en est-il des 59 % restant ? Il existe certainement d’autres causes à identifier, mais les expositions très fréquentes associées à des risques très élevés comme l’association de tabac et d’alcool qui multiplie le risque de cancer de l’œsophage par plus de 100 sont probablement déjà toutes identifiées. Les causes qui restent à découvrir ne sont pas majeures. Il est possible que certains composants de la pollution de l’air, oxydes d’azote, oxydes de soufre ou autres aient un effet supplémentaire, qui s’ajouterait aux effets des particules fines pris en compte dans l’étude. Un autre exemple de cause de cancer évoquée est l’exposition au glyphosate (substance entrant dans la composition d’herbicides dont le plus connu est commercialisé sous la marque Roundup). Les experts se battent aujourd’hui pour savoir si le glyphosate est cancérogène ; une analyse détaillée de la littérature scientifique publiée en 2017 [5] avait conclu, sur la base des données disponibles à l’époque, que les agriculteurs exposés avaient probablement un risque de lymphome non hodgkinien augmenté. Une nouvelle étude [6] ayant suivi 54 000 épandeurs de pesticides agréés aux États-Unis dont 45 000 ont utilisé du glyphosate n’a pourtant montré aucune augmentation du risque de lymphome non hodgkinien en fonction de l’intensité de l’exposition au glyphosate ; la cancérogénicité du glyphosate paraît donc aujourd’hui beaucoup moins probable.
Ainsi, il semble raisonnable de penser qu’une partie des cancers est attribuable au hasard, ou à « la faute à pas de chance ». Cette idée est étayée par une étude [7] montrant que la fréquence des cancers dans les différents organes était très corrélée (en dehors des causes exogènes évidentes) avec le nombre de division des cellules souches dans ces organes, proposant ainsi, notamment, une explication à la rareté du cancer de l’intestin grêle.
Les cancers dont l’alcool augmente les risques sont, dans l’ordre décroissant de fréquence, les cancers du sein, du côlon et rectum, de la bouche et du pharynx, du foie, de l’œsophage et du larynx. L’alcool augmente le risque de cancer dès le premier verre quotidien, un verre de vin par jour augmente de 10 % le risque de cancer du sein par exemple (un verre étant défini ici comme contenant 10 g d’alcool pur ; voir aide-alcool.be/verres-standard). L’alcool augmente aussi les risques de nombreuses autres maladies, d’accidents et de violence. Tous les risques augmentent dès le premier verre sauf les risques de cardiopathie ischémique, d’accident vasculaire cérébral ischémique et de diabète qui sont minimaux à la dose de 1 à 2 verres par jour et dépassent le risque chez les abstinents à une dose variant entre 3 et 5 verres. Ces rares effets bénéfiques de l’alcool à faible dose sont largement compensés par les effets nocifs et au total, le risque augmente dès le premier verre.
Bibliographie
- Shield KD et al., “New cancer cases in France in 2015 attributable to different levels of alcohol consumption”, Addiction, 2018, 113 :247-256.
- GBD 2016 Alcohol Collaborators, “Alcohol use and burden for 195 countries and territories, 1990-2016 : a systematic analysis for the Global Burden of Disease Study 2016”, The Lancet, 2018, doi :10.1016/S0140-6736(18)31310-2.
- Santé publique France, « Avis d’experts relatif à l’évolution du discours public en matière de consommation d’alcool en France organisé par Santé publique France et l’Institut national du cancer », 4 mai 2017 sur santepubliquefrance.fr
- Projet « Les cancers attribuables au mode de vie et à l’environnement en France métropolitaine » sur gco.iarc.fr
Réduire le risque de cancer
Pour conclure sur une note optimiste, on peut réduire le risque de cancer dans la population en diminuant son exposition aux principaux cancérogènes. L’augmentation du prix du tabac, reconnue par tous les experts comme la mesure de réduction du tabagisme la plus efficace, est un pas dans la bonne direction. Au contraire, inviter le lobby du vin à définir la stratégie gouvernementale de prévention vis-à-vis de l’alcool est dangereux pour la santé publique. Et laisser l’industrie alimentaire libre de choisir d’informer, ou non, les consommateurs sur la qualité de leurs produits par le Nutri-score (voir encadré) est catastrophique dans un pays où la proportion d’obèses est passée de 7 % en 1991 à 16 % en 2018. On augmente ainsi les inégalités sociales car la consommation d’alcool, comme l’obésité, concerne davantage les populations les moins favorisées.
Lancé à la fin 2017, le Nutri-score est un étiquetage des produits alimentaires sous la forme d’un logo à cinq couleurs apposé sur la face avant des emballages. Il informe les consommateurs sur la qualité nutritionnelle des produits. Chaque produit est ainsi positionné sur une échelle à cinq niveaux allant du produit le plus favorable sur le plan nutritionnel (classé A – vert) au produit le moins favorable sur le plan nutritionnel (classé E – rouge).
Pour classer chaque produit, des équipes de recherche internationales ont mis au point un score qui prend en compte, pour 100 grammes de produit, la teneur en nutriments et aliments à favoriser (fibres, protéines, fruits et légumes) et celle en nutriments à limiter (énergie, acides gras saturés, sucres, sel). Après calcul, le score obtenu par un produit permet de lui attribuer une lettre et une couleur. Pour tenir compte des spécificités de certaines familles d’aliments telles que les matières grasses ajoutées (beurre, huile), les fromages ou encore les boissons, la méthode de calcul du score a été adaptée.
À quelques exceptions près (herbes aromatiques, thés, cafés, levures, etc.), tous les produits transformés et les boissons sont concernés par le Nutri-Score. Les produits non transformés comme les fruits et légumes frais ou le poisson frais ne sont pas concernés, de même que les boissons alcoolisées.
Source : mangerbouger.fr, le site du Programme national nutrition santé.
L’étiquetage des produits alimentaires par le Nutri-score n’a pas été rendu obligatoire, et seulement quelques industriels ont décidé de l’adopter. Un important groupement d’industriels (Mondelez, Pepsico, Nestlé, Coca Cola, Unilever) propose un autre système d’étiquetage bien plus compliqué et pas du tout clair. 4
Ajoutant à cette cacophonie, des applications sur smartphone voient le jour, telle la très populaire Yuka qui permet de scanner directement un produit pour obtenir sa classification 5. Malheureusement, si elle construit sa note en s’appuyant à 60 % sur Nutri-score, 30 % proviennent d’une évaluation peu fondée des risques des additifs alimentaires et 10 % sur les qualités sanitaires non prouvées de l’alimentation bio.
– [1] Marant-Micallef C, Shield KD, Vignat J, Hill C et al., « Approche et méthodologie générale pour l’estimation des cancers attribuables au mode de vie et à l’environnement en France métropolitaine en 2015 », Bull Epidémiol Hebd, 2018, 21 :432-42.
– [2] Marant-Micallef C, Shield KD, Vignat J, Hill C et al., « Nombre et fractions de cancers attribuables au mode de vie et à l’environnement en France métropolitaine en 2015 : résultats principaux ». Bull Epidémiol Hebd, 2018 21 :442-8.
– [3] « LES CANCERS ATTRIBUABLES AU MODE DE VIE ET A L’ENVIRONNEMENT EN FRANCE METROPOLITAINE » sur gco.iarc.fr
– [4] Legoupil C, Hill C, « Le dosage du PSA : un engrenage à éviter », La Revue du Praticien (sous presse).
– [5] International Agency for Research on Cancer, “Some organophosphate insecticides and herbicides”, IARC Monographs, 2017, 112, 452p.
– [6] Andreotti G, Koutros S, Hofmann JN, Sandler DP et al., “Glyphosate Use and Cancer Incidence in the Agricultural Health Study”, J Natl Cancer Inst, 2018, 110 :509-516.
– [7] Tomasetti C, Li L, Vogelstein B, “Stem cell divisions, somatic mutations, cancer etiology, and cancer prevention”, Science, 2017, 355 :1330-1334.
1 Ces valeurs correspondent aux recommandations du Fonds mondial de recherche contre le cancer (WCRF) et du Haut Conseil de santé publique (HCSP).
2 Valeur recommandée par l’OMS.
3 Beaucoup de cancers de la prostate sont des cancers trouvés à partir d’un dosage de PSA chez des hommes asymptomatiques et qui ne seraient jamais devenus symptomatiques si on n’avait pas fait ce dosage. Le dosage du PSA peut être considéré comme une « cause » de cancer de la prostate [4].
4 Evolved Nutrition Label Initiative. Sur evolvednutritionlabel.eu
5 yuka.io
Publié dans le n° 326 de la revue
Partager cet article
L' auteur

Catherine Hill
Catherine Hill est épidémiologiste et biostatisticienne, spécialiste de l’étude de la fréquence et des causes du (…)
Plus d'informationsCauses de cancer
Assiste-t-on à une "épidémie de cancers" ? Quelles sont les principales causes de cancer ? Ces questions font l’objet de nombreuses controverses.
Que savons-nous des causes du cancer ?
Le 4 mars 2019
















![[Conférence en ligne - Mardi 23 avril 2024 à 20h00] Les révolutions de la recherche sur le cancer](local/cache-gd2/ec/12735272a34aefb87f65b995407f51.png?1713241730)









