Dossier • Les intoxications alimentaires
Les mycotoxines
Publié en ligne le 12 mars 2018 - Alimentation -
La qualité sanitaire des produits alimentaires peut être menacée par toute une gamme de contaminants, incluant des toxines d’origine naturelle. Parmi celles-ci figurent les mycotoxines. Le terme « mycotoxine » trouve son origine dans les racines grecques « mycos » (champignon) et « toxicum » (poison). Il désigne les métabolites secondaires produits par des champignons filamenteux (ou moisissures) et présentant un risque pour la santé de l’Homme et des animaux. La plupart des mycotoxines sont chimiquement stables, résistent aux températures élevées, aux conditions de stockage et procédés de transformation, et se retrouvent dans les produits finis.
La présence de mycotoxines dans des aliments a été mise en évidence pour la première fois en 1960, lors de la « maladie X du dindon », une mortalité très élevée observée dans un élevage de dindes en Grande-Bretagne. Il s’agissait d’aflatoxines produites par des souches d’Aspergillus flavus qui s’étaient développées sur les tourteaux d’arachide distribués aux animaux. Beaucoup plus récemment, en 2004, une intoxication aiguë par cette même mycotoxine présente dans le maïs a été responsable du décès de 125 personnes au Kenya (FAO, 2005). La découverte des mycotoxines permit alors d’élucider la mycotoxicose la plus anciennement connue, l’ergotisme, aussi connue sous le nom de « feu de Saint Antoine » ou « mal des ardents » qui provoqua de véritables hécatombes en Europe au Moyen ge. En France, le dernier épisode s’est produit en 1951 à Pont Saint-Esprit, dans le Gard. La consommation de farines de seigle contaminées par des alcaloïdes d’ergot, produites par les champignons Claviceps purpurea, en est à l’origine. La consommation de céréales moisies, stockées durant l’hiver et très fortement contaminées en mycotoxines est également à l’origine de l’aleucie toxique alimentaire. La première manifestation survint en 1891 dans le comté d’Oussouri en Sibérie orientale ; mais c’est dans les années 1940 que les cas d’intoxication les plus graves ont été rapportés, avec le décès de 10 % de la population du comté d’Orenburg en Russie. Les derniers cas d’aleucie toxique alimentaire ont été décrits au Cambodge en 1982.
Plus de 1 000 mycotoxines
Une mycotoxine est une substance toxique produite par un champignon. Plus de mille ont déjà été décrites, dont une trentaine avec des effets sur la santé préoccupants. Une même toxine peut être élaborée par diverses espèces fongiques et, inversement, une même souche fongique peut produire plusieurs mycotoxines. La présence du champignon ne prouve pas la présence de mycotoxines et une toxine peut persister alors que le champignon a disparu.
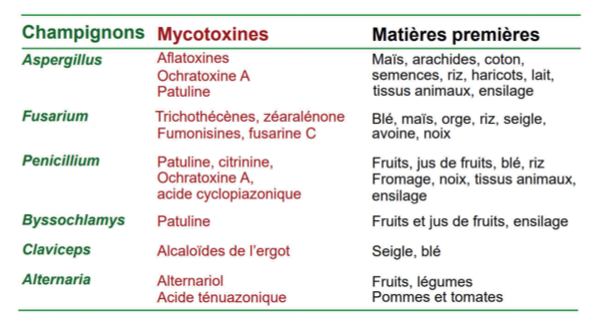
Le tableau suivant présente les principales toxines, les champignons qui peuvent les produire et les matières premières où elles se développent en général.
Les enquêtes indiquent que 70 % de la production mondiale est contaminée par les mycotoxines 1. Dans les pays développés, les niveaux de mycotoxines peuvent dépasser les valeurs toxicologiques de référence. Ainsi, en 2014, les niveaux élevés de mycotoxines ont conduit les autorités françaises à demander pour le maïs une dérogation temporaire à la limite maximale.
Aujourd’hui, en France et en Europe, on ne constate plus de décès dus à des intoxications aiguës par mycotoxines. En revanche, on craint toujours les effets à long terme aux expositions à de faibles doses pour lesquels la relation de causalité entre exposition et symptômes (maladies chroniques ou cancers) est difficile à établir.
Nature et origine des principales mycotoxines
Une trentaine de mycotoxines sont actuellement considérées comme d’importance mondiale du fait des effets sur la santé humaine et animale et des pertes économiques considérables que leur présence engendre sur la productivité animale, les rendements et la qualité des récoltes ainsi que sur les échanges commerciaux [1].
Quatre groupes de mycotoxines sont considérés comme les plus préoccupants du point de vue agro-alimentaire et sanitaire : les aflatoxines, les ochratoxines, les fusariotoxines, la patuline. Les produits végétaux, et en particulier les céréales et les fruits secs, sont les substrats privilégiés des champignons producteurs de mycotoxines. Les données quantitatives sur les pourcentages de récoltes affectées par des mycotoxines sont parcellaires mais une étude récente suggère que 70 % des denrées sont contaminées [2].
La contamination d’une denrée alimentaire par une mycotoxine est évidemment étroitement liée à la contamination par une moisissure toxinogène. Cependant la relation entre contamination fongique et contamination en mycotoxines est loin d’être simple. En effet, une même espèce fongique peut produire différentes familles de mycotoxines et une même mycotoxine peut être produite par différentes espèces. La complexité s’accroît également du fait qu’au sein d’une espèce donnée, toutes les souches possèdent des capacités différentes à produire des toxines, d’un point de vue quantitatif mais aussi qualitatif. De plus, la production de mycotoxines par le champignon dépend fortement des stress environnementaux auquel il est soumis. Les conditions de culture et de stockage du grain (température, hygrométrie) peuvent donc faire varier fortement le niveau de contamination par la mycotoxine, à niveau de contamination fongique égal.
Enfin, les mycotoxines résistent aux processus responsables de la destruction des champignons et persistent à la disparition du champignon. Ainsi il n’y a pas une association systématique moisissure-mycotoxine et la contamination fongique ne signifie pas obligatoirement présence de mycotoxines.
Exposition de l’être humain aux mycotoxines
L’être humain peut être exposé aux mycotoxines par les voies cutanée, respiratoire et alimentaire. L’exposition par voie cutanée et respiratoire reste très peu documentée à ce jour.

On distingue en bas à gauche un homme atteint du « mal des ardents », le ventre gonflé et couvert d’ulcères. Une des missions de la communauté de l’ordre des Antonins était d’apporter secours aux victimes de cette intoxication (aussi appelée « feu de saint Antoine »).
L’exposition par voie respiratoire résulte de l’inhalation de particules contenant des mycotoxines (poussières de substrats contaminés, spores fongiques ou fragments de mycélium). Le maniement de produits céréaliers (moisson, transport, stockage, transformation…) est l’une des principales sources d’émission de poussières contaminées par des mycotoxines. Aussi les opérateurs du secteur agricole sont directement concernés par cette exposition. Des spores fongiques de moisissures toxinogènes peuvent aussi se retrouver dans l’environnement intérieur d’habitations humides propices au développement de moisissures sur les papiers, cartons et bois. Les occupants de ces locaux sont alors susceptibles d’inhaler des spores libérées dans l’atmosphère de la maison, et en conséquence les éventuelles mycotoxines qu’elles renferment.
Beaucoup plus étudiée est l’exposition aux mycotoxines par voie alimentaire. Le niveau d’exposition des consommateurs français est une des composantes des études publiées par l’Anses en 2004 et 2011, intitulées « Étude de l’alimentation totale française » [3,4]. Une des alertes soulevées par la première étude concernait le risque d’exposition des enfants et des végétaliens à certaines mycotoxines du fait d’une alimentation pouvant contenir des teneurs supérieures aux valeurs toxicologiques de référence [3]. La seconde étude a mis en évidence une diminution des expositions pour quatre mycotoxines, mais une stabilité pour deux mycotoxines et une hausse pour une autre [4].
Ces deux études ont aussi clairement démontré que les aliments et produits d’origine végétale, et en particulier les céréales, représentent la source d’exposition la plus préoccupante. En effet, les céréales, qui sont une des composantes majeures de l’alimentation de l’être humain, sont aussi des substrats privilégiés pour les champignons producteurs de mycotoxines. D’autre part, les mycotoxines ne sont que partiellement détruites par les procédés technologiques (cuisson, lyophilisation, fermentation, fractionnement…) et se retrouvent dans les produits transformés tels que le pain, les biscuits, les pâtes ou la bière.
Les autres produits d’origine végétale susceptibles d’être contaminés par des mycotoxines sont les fruits et légumes secs, les épices, le café, le cacao, les jus de fruits et leurs produits de fermentation.
Il ne faut pas non plus négliger le risque de contamination de certains produits d’origine animale, et en particulier le lait, les viandes et les abats. Dans ces denrées, la présence de mycotoxines ou de leurs métabolites résulte principalement de la consommation d’aliments contaminés par les animaux d’élevage [5]. En outre, dans le lait et les produits dérivés (fromages par exemple), la production de mycotoxines par des moisissures indésirables, ou même par des moisissures nécessaires à l’élaboration du produit, ne peut pas être totalement exclue [6]. En ce qui concerne les foies, muscles et graisse de volaille et de porc, des événements de contamination ont été rapportés [5]. Par ailleurs, alors que des études expérimentales avec distribution d’aliments très contaminés ont suggéré la possibilité d’un transfert de mycotoxines dans les œufs [7], aucune enquête n’a mis en évidence des niveaux préoccupants de toxines dans les produits issus d’élevage de volailles.
Quelle protection des consommateurs ?
Les réglementations
Les mycotoxines dites majeures font l’objet d’une réglementation dans plus de cent pays. Ces règlements fixent des valeurs seuils à ne pas dépasser dans les aliments. Dans les pays de l’Union européenne, il est interdit de mettre sur le marché et d’utiliser des grains et des coproduits céréaliers si leurs teneurs sont supérieures à ces valeurs seuils. Il est aussi interdit de mélanger des lots non-conformes avec des lots conformes ainsi que d’utiliser des procédés chimiques de décontamination.
Il est important de signaler que les réglementations concernant les mycotoxines ne sont pas immuables. Les valeurs seuils fixées par les pays peuvent être réajustées à la hausse ou à la baisse, et de nouvelles toxines peuvent être prises en compte. Le plus souvent, ces modifications résultent de l’acquisition de nouvelles données de toxicologie ou de données d’occurrence. Parmi les nouvelles mycotoxines qui pourraient être concernées par l’évolution de la réglementation européenne se trouvent les formes « modifiées » 2 ainsi que les mycotoxines désignées comme émergentes 3 (enniatines, beauvéricine, moniliformine, fusaproliférine). Une évolution de la réglementation européenne est aussi pressentie en ce qui concerne les alcaloïdes de l’ergot. Les perspectives d’évolution devront aussi considérer les mélanges de mycotoxines, sachant qu’un produit agricole n’est que très rarement contaminé par une seule mycotoxine.
Prévenir le risque et respecter les seuils réglementaires
En amont de la chaîne, des systèmes et des pratiques de culture adaptés permettent de prévenir le risque. Dans la chaîne de transformation alimentaire et dans le transport et la distribution, de nombreuses mesures sont également mises en place. Enfin, des contrôles sont régulièrement mis en œuvre [voir l’article sur ce sujet dans ce dossier de SPS]. La gestion du risque passe également par une meilleure connaissance des mécanismes de production et de régulation de la biosynthèse de ces métabolites toxiques [8]
Quelle toxicité ?
Les effets néfastes de mycotoxines peuvent être évalués en mesurant la toxicité aiguë (exposition unique ou pendant une courte période à de fortes doses de toxines) ou leur toxicité chronique (expositions répétées à de faibles voire très faibles doses de toxines). L’ingestion de très fortes doses de mycotoxines peut entraîner la mort, mais il est exceptionnel en Europe d’être exposé à de telles doses en une seule ingestion d’aliments contaminés. Les effets chroniques sont les plus redoutés en raison des habitudes alimentaires et du pouvoir de rémanence de ces toxines relativement stables chimiquement.
La toxicité chronique des mycotoxines est très large, certaines exerçant un pouvoir hépatotoxique (qui provoque des dommages au foie) voire cancérogène, comme les aflatoxines, d’autres se révélant avoir un potentiel œstrogénique (hormones sexuelles), immunotoxique, néphrotoxique (nocive pour le rein) ou neurotoxique.
Si le danger est assez bien caractérisé pour les mycotoxines « majeures », il n’en est pas de même pour celles dites « émergentes », pour lesquelles les données sont rares. Cependant, aucun cas de mycotoxicose associé aux mycotoxines émergentes n’est reporté, bien que différentes études mettent en évidence un éventuel risque associé à l’ingestion de l’une d’entre elles (la moniliformine) [9].
Comme déjà évoqué, les avancées dans le domaine de la chimie analytique ont permis l’identification de dérivés de mycotoxines natives regroupées sous le terme de « mycotoxines modifiées ». Le recensement de ces différentes mycotoxines modifiées n’est pas encore terminé et les données sur leur métabolisme et leur toxicité ne sont que parcellaires [10,11].
Au niveau européen, l’EFSA travaille sur le sujet et propose des valeurs guides de référence pour les mycotoxines et leurs formes modifiées, en appliquant à ces dernières des facteurs d’équivalence pour tenir compte de leur éventuelle toxicité différentielle.

Enfin, comme évoqué, la plupart des champignons sont capables de produire plusieurs mycotoxines simultanément. Par ailleurs, les matières premières peuvent être contaminées conjointement par plusieurs champignons. Enfin, les produits finis destinés à la consommation humaine ou animale sont composés de plusieurs matières premières. Dans ce contexte, la co-exposition du consommateur à plusieurs mycotoxines est très fréquente [12] et il est donc important d’analyser les effets de ces toxines lorsqu’elles sont présentes simultanément (effet antagoniste, additif ou encore synergique). Les tests in vitro permettent une analyse fine des interactions entre toxines basée sur de nombreux points expérimentaux, des courbes doses-réponses et une analyse mathématique adéquate. Par exemple le calcul des index de combinaison permet de déterminer le type d’interaction entre les toxines sans faire d’hypothèse sur leur mécanisme d’action [13]. Les études in vitro mettent en évidence des interactions qui varient selon les toxines, le modèle biologique utilisé, l’effet toxique pris en compte, mais également la concentration des toxines. Des effets synergiques des mélanges de trichothécènes ont été observés in vitro sur des cellules épithéliales intestinales et sur des fragments de tissus [13]. Il faut maintenant confirmer les données obtenues in vitro par des études in vivo.
Conclusion
De nombreuses connaissances ont été accumulées durant les vingt dernières années sur la toxicité des mycotoxines. Il est cependant indispensable de garder en mémoire que la problématique « mycotoxine » n’est pas une problématique figée et que de nouveaux défis se dessinent régulièrement. Comme par exemple la prise en considération des mycotoxines décrites comme émergentes, pour lesquelles peu de données existent, aussi bien sur les voies de biosynthèse que sur les effets toxiques.
Un autre défi est d’inclure dans la réglementation les mycotoxines modifiées dont la toxicité peut être plus élevée que la forme native. Il s’agit aussi d’être vigilant à la ré-émergence de toxines, censées avoir disparu des récoltes européennes, comme les alcaloïdes de l’ergot. Le développement des bandes enherbées – les graminées étant des réservoirs de C. purpurea – est fréquemment incriminé dans cette « ré-apparition ». Il s’agit aussi de surveiller l’impact de modifications climatiques sur la qualité des récoltes et en particulier sur l’augmentation potentielle des aflatoxines dans les céréales au sein de l’Union européenne [14].
La maîtrise du risque mycotoxique reste toujours d’actualité. Il passe par la mise en place des moyens de prévention incluant des stratégies agronomiques, l’amélioration des conditions de récolte et de stockage et du suivi tout au long de la chaîne alimentaire. Les réglementations instaurées dans de nombreux pays ont permis de limiter les mycotoxicoses aiguës liées à la consommation d’un aliment fortement contaminé. Ce qui inquiète toujours les toxicologues et épidémiologistes, ce sont les conséquences de la toxicité chronique liée à l’exposition aux faibles doses et aux mélanges caractéristiques de ce type de contamination.
1 | Afssa, « Évaluation des risques liés à la présence de mycotoxines dans les chaînes alimentaires humaine et animale », rapport final, 2009, 308 p.
2 | Schatzmayr G, Streit E, “Global occurrence of mycotoxins in the food and feed chain : facts and figures”, World Mycotoxin J, 2013, 3:213-222.
3 | Afssa, « Étude de l’alimentation totale française 1 (EAT 1), tome 1. Contaminants inorganiques, minéraux, polluants organiques persistants, mycotoxines, phyto-estrogènes », rapport d’expertise, 2004, 305 p.
4 | Anses, « Étude de l’alimentation totale française 2 (EAT 2), Tome 1. Contaminants inorganiques, minéraux, polluants organiques persistants, mycotoxines, phyto-estrogènes », rapport d’expertise, 2011, 344 p.
5 | Dragacci S et al., Danger dans l’assiette, Quae, 2011, 184 p.
6 | Hymery N et al., “Filamentous Fungi and Mycotoxins in Cheese : A Review”. Comp Rev Food Sci Food Safety, 2014, 13:437-456.
7 | Oliveira CA et al., “Aflatoxin B1 residues in eggs of laying hens fed a diet containing different levels of the mycotoxin”, Food Addit Contam, 2000, 17:459-62.
8 | Forget-Richard F, Oswald I, « Mycotoxines : quelles avancées scientifiques pour une meilleure maîtrise des risques ? », Innovations Agronomiques, 2012, 24:17-33.
9 | Jestoi M, “Emerging fusarium-mycotoxins fusaproliferin, beauvericin, enniatins, and moniliformin : a review”, Crit Rev Food Sci Nutr, 2008, 48:21-49.
10 | Berthiller F et al., “Masked Mycotoxins : A review”. Mol Nutr Food Res, 2013, 57:165-186.
11 | Rychlik M et al., “Proposal of a comprehensive definition of modified and other forms of mycotoxins including ‘masked’mycotoxins”, Mycotoxin Res, 2014, 30:197-205.
12 | Streit E et al., “Current Situation of Mycotoxin Contamination and Co-occurrence in Animal Feed – Focus on Europe”, Toxins, 2012, 4:788-809.
13 | Alassane-Kpembi I et al., “Mycotoxins co-contamination : Methodological aspects and biological relevance of combined toxicity studies”. Crit Rev Food Sci Nutr, 2017, 16:3489-3507.
14 | Battilani P et al., “Aflatoxin B1 contamination in maize in Europe increases due to climate change”, Sci Rep, 2016, 6:24328.
1 Schatzmayr G, Streit E, “Global occurrence of mycotoxins in the food and feed chain : facts and figures”, World Mycotoxin Journal, 2013, 6:213-222.
2 Les « mycotoxines modifiées », parfois appelées « mycotoxines cachées », sont des formes altérées des « mycotoxines parentes ». Les modifications peuvent être d’origine biologique (réaction de défense de la plante par exemple) ou chimique (procédés thermiques de transformation alimentaire par exemple).
3 Le terme « mycotoxine émergente » est souvent utilisé mais n’est malheureusement pas clairement défini. De façon large, il désigne des toxines « nouvelles » car non analysées de façon systématique.
Publié dans le n° 322 de la revue
Partager cet article
Les auteurs

Isabelle Oswald
Directrice de recherche à l’Inra, Isabelle Oswald est responsable de l’équipe Biosynthèse & Toxicité des (…)
Plus d'informations
Florence Richard-Forget
Directrice de recherche dans l’équipe Mycologie et sécurité des aliments de l’Inra de Bordeaux.
Plus d'informations
Dominique Parent-Massin
Professeure honoraire de toxicologie alimentaire, Dominique Parent-Massin est aussi présidente d’honneur de la (…)
Plus d'informationsAlimentation

Peurs alimentaires et risques d’intoxications
Le 30 mars 2018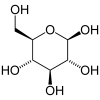
La méthode Glucose Goddess pour « gérer sa glycémie »
Le 6 septembre 2023


























