Dossier - Les intoxications alimentaires
Bactéries et virus : les dangers biologiques des aliments
Publié en ligne le 5 mars 2018 - Alimentation -
Pour le candide, une toxi-infection alimentaire (terme technique pour désigner une intoxication alimentaire) est un « empoisonnement » dû à un « aliment pas frais » provoquant des diarrhées ou des vomissements. En réalité, derrière ce terme se cache une très grande variété de maladies, avec des causes bactériennes, virales ou parasitaires. Les maladies infectieuses d’origine alimentaire (transmises par les aliments ou l’eau) sont le plus souvent des zoonoses (le microbe se développe chez l’animal et il est transmis à l’être humain de manière indirecte). Certains problèmes digestifs peuvent ressembler à une toxi-infection alimentaire, mais sont, en réalité, dus à d’autres causes (intoxication alcoolique, allergie alimentaire, diarrhée post-antibiotiques par exemple).
On parlera de toxi-infection alimentaire collective (TIAC) quand on constate au moins deux cas dus à un même repas et avec des symptômes similaires (digestifs le plus souvent). Les TIAC sont à déclaration obligatoire par le médecin. Mais les statistiques de TIAC ne reflètent qu’une toute petite réalité des toxi-infections alimentaires en France [voir l’article sur ce sujet dans ce dossier de SPS].
Outre leurs impacts sanitaires, les toxi-infections alimentaires ont des conséquences sociales et économiques importantes : arrêts de travail, fermetures d’entreprises des industries agro-alimentaires et des restaurants en cause (qui font parfois faillite), frais médicaux, frais d’analyses bactériologiques, frais de justice… Obtenir un bon niveau de qualité sanitaire impose un énorme effort d’hygiène de toute la filière agro-alimentaire, élevages compris. Mais le comportement des consommateurs, en bout de chaîne, est également primordial.
La répartition entre les différentes causes d’intoxication alimentaire est donnée en encadré. Certaines maladies sont très rares, mais très graves (le botulisme par exemple), d’autres sont fréquentes mais peu graves (les salmonelloses).
Dans la suite de ce texte, toutes les statistiques feront référence aux chiffres de l’encadré, issus d’une étude menée par une équipe de Santé publique France [1].
Scénario médian de l’estimation sur la base d’une étude considérant dix bactéries, trois virus et deux parasites pathogènes. Moyennes annuelles sur la période 2009-2013. La fourchette des scénarios envisagés donne une estimation allant de 1,280 millions à 2,233 millions de maladies, de 15 520 à 20 785 hospitalisations et de 223 à 350 décès.
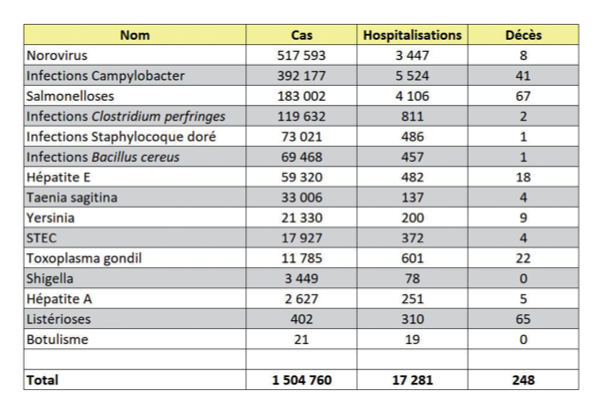
Source : Van Cauteren D, Le Strat Y, Sommen C et al., “Estimated Annual Numbers of Foodborne Pathogen–Associated Illnesses, Hospitalizations, and Deaths, France, 2008–2013”. Emerging Infectious Diseases, 2017, 23:1486-1492.
Les salmonelloses
Les bactéries Salmonella sont une des principales causes d’intoxication alimentaire en France (environ 180 000 cas annuels, 4 100 hospitalisations et 67 décès). L’intoxication vient, le plus souvent, d’œufs ou de produits à base d’œufs crus (mayonnaise, mousse au chocolat).
Les œufs se contaminent principalement par les fientes (un prélèvement rapide des œufs limite le risque). Une coquille sèche et intacte constitue une très bonne barrière. Les chocs thermiques sont à éviter, c’est pourquoi les œufs ne sont pas réfrigérés en supermarché (mais doivent l’être chez soi jusqu’à consommation). L’intoxication peut aussi venir (mais c’est moins fréquent) de la consommation de steaks hachés, de viande de volaille, de porc, de fromages crus, de poissons ou de fruits de mer. Pour les ovoproduits (produits dérivés d’œufs), la contamination peut se produire lors du cassage par contact avec la coquille (en usine, on lave et sèche les œufs les plus sales). Les carcasses de poulet se contaminent à l’abattoir (contaminations croisées des carcasses : si 4 % sont contaminées à l’entrée, plus de 40 % le sont à la sortie).
L’intoxication provient, en général, d’aliments mal conservés (entre 6 °C et 46 °C) et crus ou mal cuits (la pasteurisation suffit pour tuer les salmonelles). À température ambiante, les salmonelles se multiplient et si l’aliment est mal cuit, on les ingère vivantes et en grand nombre, ce qui explique le pic important de cas chaque été.
Des mesures de prophylaxie réglementaire pour les élevages de reproducteurs sont mises en place et des règles pour l’abattage des animaux doivent être respectées. À la cuisine, une bonne cuisson reste la meilleure protection. Pour les œufs, il peut être difficile d’obtenir une température et une durée suffisante, en particulier pour les œufs à la coque. Il faut alors utiliser des œufs très frais (deux semaines maximum) et conservés au froid pour empêcher la multiplication des salmonelles, ou utiliser des œufs venant d’élevages indemnes. Attention aussi aux contaminations croisées d’aliments consommés crus, par les mains, la table ou le couteau, eux-mêmes contaminés par des denrées avant cuisson (œuf, poulet, viande).
Des bactéries (comme Salmonella Enteritidis) entraînent une maladie chez l’Homme, mais le plus souvent n’en provoquent pas chez la poule qui ne pond alors pas nécessairement des œufs infectés par des salmonelles. Ainsi en 2009, si 3,2 % des élevages européens étaient contaminés par Salmonella Enteritidis, le pourcentage d’œufs de table contaminés était nettement plus réduit (0,5 %).
Si de nombreuses approches ont été proposées pour réduire ce risque, aucune ne permet à elle seule d’apporter une solution satisfaisante, d’où l’intérêt d’augmenter l’aptitude des animaux à éliminer totalement ces bactéries pour éviter le portage : c’est la résistance au portage. L’identification des régions du génome impliquées dans le contrôle génétique du portage de salmonelles faciliterait la sélection. Or des chercheurs de l’Inra de Tours ont réussi à identifier onze zones chromosomiques impliquées dans le contrôle de la résistance au portage. Deux d’entre elles ont un rôle à la fois dans les lignées expérimentales dans lesquelles elles ont été détectées et dans la lignée commerciale testée. Ces résultats montrent qu’il est possible de sélectionner des poules plus résistantes au portage de salmonelles. Modéliser la propagation de la bactérie dans un troupeau de poules pondeuses a permis de montrer que, couplée à la vaccination, cette stratégie pourrait s’avérer efficace pour prévenir la salmonellose.
Source : INRA Actualités, « Les salmonelles n’ont qu’à bien se tenir », 21 mars 2013. Sur inra.fr
Les infections à Clostridium perfringens
La bactérie Clostridium perfringens est également une cause très fréquente d’intoxications alimentaires en France (environ 119 000 cas annuels, 810 hospitalisations et 2 décès).
Les troubles digestifs guérissent souvent vite (en moins de 24 heures) et sans traitement. Cette infection est très liée à la restauration collective et aux viandes en sauce (la bactérie se développe rapidement dans un milieu à base de viande et apprécie l’intervalle de température entre 30 et 50 °C). Les bactéries résidant dans l’intestin des animaux passent dans la viande ou y sont apportées par contamination (selles, poussières du sol). La cuisson « réveille » les spores et, lors du refroidissement, s’il est lent, ces spores germent et se multiplient très vite dans la viande cuite en libérant une toxine qui provoque une forte diarrhée chez l’être humain.
Dans la chaîne de production de la viande, on cherchera à limiter le passage des spores de l’intestin des bovins vers le sang et les muscles par une diète hydrique avant l’abattage. Ensuite, il est conseillé de consommer immédiatement la viande après cuisson, ou de la maintenir au chaud (plus de 63 °C), ou encore, d’assurer un refroidissement rapide.
Clostridum perfringens est, par ailleurs, responsable de gangrènes gazeuses après souillures des plaies par de la terre, des instruments ou des mains sales, fréquentes sur des plaies de guerre (conduisant à de fréquentes amputations lors de la Première Guerre mondiale, avant le recours aux antibiotiques).
Les infections au staphylocoque doré
Le staphylocoque doré est une bactérie qui produit une toxine pathogène pour l’Homme et qui reste présente, même si les bactéries sont tuées (on parle d’intoxination). Les intoxications sont très fréquentes (environ 73 000 cas annuels, 500 hospitalisations et un décès). Elles se manifestent par des vomissements incoercibles deux heures après le repas.
On retrouve principalement la bactérie dans les plats préparés (crèmes, glaces, pâtisseries, pâtés, salades composées…). La contamination se produit alors au moment de la manipulation par un cuisinier malade ou à l’hygiène imparfaite (30 à 50 % des personnes sont porteurs de staphylocoques dorés, mais tous les staphylocoques dorés ne sont pas pathogènes). Un quart des cas vient du fromage et est dû à une mammite chez l’animal qui contamine le lait, puis le fromage ou la crème (fromages au lait cru, vache, brebis ou chèvre).
L’Anses (Agence nationale de sécurité sanitaire de l’alimentation, de l’environnement et du travail) considère « qu’une fois formées dans l’aliment, les entérotoxines [produites par la bactérie] ne peuvent pas être suffisamment inactivées pour supprimer le risque d’intoxination » [2]. L’Agence recommande ainsi aux opérateurs un nettoyage et une désinfection particulièrement précautionneux du matériel et des locaux et, pour prendre en compte le fait que de très nombreux opérateurs sont des porteurs sains, le nettoyage et la désinfection des mains et le port d’une coiffe enveloppant entièrement la chevelure. Il convient également d’écarter les manipulateurs présentant des lésions cutanées (ou de les munir de protections étanches et de gants) et de doter de masques toute personne présentant des symptômes de type rhino-pharyngé. L’Agence rappelle en outre que, ces dispositions ne suffisant pas à obtenir un taux de contamination nul, « il est nécessaire de détruire les staphylocoques par un traitement adapté, thermique ou autre, avant qu’ils ne se soient multipliés, ou bien d’empêcher leur multiplication en maintenant les aliments en dessous de 6 °C ». Le respect de la chaîne du froid est donc indispensable.
Les infections à Bacillus cereus
La bactérie Bacillus cereus est également une cause très fréquente d’intoxication alimentaire (environ 70 000 cas annuels, 450 hospitalisations et un décès). Ses spores sont présents en abondance dans le sol et peuvent ainsi contaminer de nombreux aliments et particulièrement végétaux, y compris le riz blanc. La bactérie peut produire deux toxines pathogènes très différentes, mais pas simultanément. L’une, très thermostable (elle résiste à 130 °C) est produite dans l’aliment (en particulier le riz, d’où la dénomination parfois rencontrée d’« intoxication du restaurant chinois ») et provoque des vomissements. La cuisson du riz ne tue pas les spores qui germent au refroidissement (favorisé lorsque l’on cuit une grande quantité de riz, lequel ne peut refroidir assez vite pour bloquer la croissance bactérienne). L’autre, très thermosensible, est produite dans l’intestin et provoque des diarrhées. Cette intoxication provient souvent de viande hachée épicée et d’aliments préparés avec du riz, des céréales, des pommes de terre, des légumes ou du lait.
La consommation immédiate du riz (et des autres plats) juste après cuisson est recommandée. À défaut, un refroidissement très rapide est conseillé (petites portions par exemple). Il est également conseillé de laver et d’éplucher les végétaux, bien que la forte présence des spores dans l’environnement ne permette pas d’assurer une élimination complète des risques de contamination.
Le botulisme
Le botulisme est une affection neurologique très grave provoquée par une toxine très puissante produite par la bactérie Clostridium botulinum. Ces toxines sont les seules à provoquer des intoxications alimentaires à symptômes nerveux. Elles touchent peu de gens (environ 20 cas annuels conduisant presque toujours à une hospitalisation). Le pronostic est gravissime : c’est la mort par paralysie respiratoire ou fausse déglutition dans plus d’un cas sur deux si le botulisme n’est pas soigné à l’hôpital. Il existe un vaccin disponible, utilisé par exemple chez les Inuits qui consomment une grande quantité de viande avariée. La bactérie se trouve naturellement dans le sol, les sédiments aquatiques et parfois les intestins de certains animaux.

Vu la gravité de la maladie, son importance économique est très grande. La conservation des aliments est pensée en fonction des risques de botulisme. En France, le jambon artisanal en est la principale cause. Les cas liés aux boîtes de conserve industrielles sont rarissimes. Mais ils peuvent se présenter pour les conserves « familiales » animales (contaminées par des selles ou par les quelques bactéries qui, juste après le repas, passent de l’intestin au sang des animaux) ou végétales peu acides et contaminées par de la terre.
Signalons une autre forme d’intoxication due à l’ingestion de la bactérie (et non pas aux toxines qui se sont formées dans l’alimentation). Elle touche principalement les très jeunes enfants qui consommeraient du miel. C’est pourquoi le miel est fortement déconseillé en dessous de 12 mois.
La listériose humaine
La listériose est due à la bactérie Listeria monocytogenes. La maladie est rare chez les sujets en contact avec les animaux (éleveurs, vétérinaires), mais plus fréquente (et médiatisée) en tant qu’intoxication alimentaire. Si, pour la plupart des personnes, elle ne cause que des troubles digestifs mineurs, des formes graves peuvent affecter les femmes enceintes (avec risque pour le fœtus), les personnes âgées ou les personnes immunodéprimées. On estime le nombre de cas annuels à environ 400, conduisant très souvent à une hospitalisation et provoquant 65 décès.
Il n’est pas toujours facile de retrouver l’aliment responsable car l’incubation peut prendre de quelques jours à quelques semaines. Très souvent, les cas sont « sporadiques » et les symptômes ne sont pas digestifs. Les porteurs sains sont nombreux (5 % dans la population, mais 15 % des éleveurs et ouvriers d’abattoirs) et la grande majorité des cas est asymptomatique.
Le germe se retrouve un peu partout dans l’environnement : dans le sol, l’eau, la boue, les végétaux mouillés, l’ensilage mal fait (acidification insuffisante), les animaux d’élevage et les humains (porteurs sains), certains animaux sauvages (corneilles, mouettes, rats, souris…). L’Anses précise que « l’environnement est principalement contaminé par les excréments d’animaux sains et malades : 6 à 30 % des bovins, ovins, porcins, caprins et poulets hébergent naturellement cette bactérie dans leur tube digestif » ajoutant que « ces animaux constituent pour l’Homme la principale source de contamination » [3].
La contamination des aliments peut survenir à tous les stades de la chaîne alimentaire, rappelle l’Agence. Ainsi, la plupart des aliments prêts à être consommés sont susceptibles d’être contaminés, mais avec des niveaux et des fréquences variables et généralement faibles. Les aliments potentiellement problématiques sont ceux où Listeria monocytogenes peut se développer lorsque les règles de conservation (température ou durée) ou de préparation décrites sur les étiquetages ne sont pas respectées. On retrouve en particulier les aliments consommés crus, les charcuteries « humides », les fromages à pâte molle, les crudités, les graines germées, le lait cru (qui aura été contaminé par l’ensilage), le saumon fumé, le surimi, etc.
Aux opérateurs, l’Anses recommande de s’assurer de la mise en œuvre des bonnes pratiques d’hygiène, d’une « nettoyabilité » complète des locaux et des équipements agro-alimentaires et d’un strict respect de la chaîne du froid. Des règles précises déterminent la date limite de consommation (DLC) des produits mis sur le marché. Pour les consommateurs, certaines bonnes pratiques sont à rappeler. La bactérie est en effet très présente dans les cuisines, les réfrigérateurs, sur les torchons et les ustensiles (voir encadré). Enfin, les femmes enceintes et les personnes les plus à risque se doivent d’éviter les aliments les plus fréquemment contaminés par Listeria monocytogenes.
L’Anses a publié le 12 juillet 2017 les résultats de sa troisième étude sur les consommations et les habitudes alimentaires de la population française (étude INCA 3 [1]). L’agence note l’apparition de nouveaux enjeux en termes de sécurité microbiologique des aliments.
« La température trop élevée des réfrigérateurs au domicile, la consommation de denrées animales crues, la conservation plus longue des denrées périssables avant consommation (notamment pour des denrées sensibles comme la viande ou le poisson) définissent de nouveaux enjeux en sécurité microbiologique des aliments pouvant conduire à des risques accrus pour le consommateur. Sans que l’on puisse affirmer un lien à ce stade, ces résultats peuvent être mis au regard de l’augmentation du nombre de toxi-infections alimentaires collectives survenues dans le cadre familial soulevée par l’Anses dans l’avis 2012-SA-0005 (Anses 2013).
L’Anses insiste sur la nécessité de rappeler aux consommateurs les messages essentiels sur l’hygiène alimentaire formulés dans l’avis 2012-SA-0005, et en particulier ceux relatifs à la consommation rapide des aliments préparés maisons ou achetés non pré-emballés, sans date limite de consommation (produits traiteurs, pâtisseries), le respect d’une température inférieure à 4 °C dans les réfrigérateurs domestiques et la restriction de consommation de denrées animales crues (tartare de bœuf, sushis, œufs crus) pour certaines sous-populations (jeunes enfants et femmes enceintes notamment).
Parallèlement, l’évaluation des risques microbiologiques liés aux comportements observés dans l’étude INCA3 en termes de consommation de denrées animales crues et de niveaux de cuisson ou de pratiques de conservation des aliments devra être envisagée pour s’assurer que des mesures complémentaires ne sont pas nécessaires pour garantir la sécurité du consommateur »
Les infections à Campylobacter
Les bactéries Campylobacter sont responsables de la majorité des entérites bactériennes dans le monde et de la mort de nombreux enfants des pays en voie de développement. En France, c’est une des premières causes d’infections alimentaires (près de 400 000 cas conduisant à environ 5 500 hospitalisations et 41 décès).
Après deux à sept jours d’incubation, une infection à Campylobacter peut déclencher une diarrhée fébrile, sanglante et brutale, accompagnée de douleurs abdominales. Mais souvent, les symptômes sont bénins. La maladie dure une petite semaine mais peut se prolonger parfois jusqu’à trois semaines. Elle guérit bien, sauf chez les très jeunes enfants ou les personnes immunodéprimées (septicémie, arthrite, méningite).
Les aliments en cause sont principalement les volailles (viande de poulet pas assez cuite, tiède, ou contamination croisée d’un aliment cru), le lait cru (aux États-Unis et en Grande-Bretagne bien plus qu’en France où l’on consomme beaucoup plus de lait UHT), l’eau, la viande bovine, le porc… Les volailles sont porteuses saines de la bactérie (75 % des troupeaux et 90 % des carcasses étaient contaminés en 2008 ! [4]). À l’abattoir, il y a risque de contamination entre carcasses à l’éviscération ou à la plumaison. Enfin, en cuisine, on peut observer des contaminations croisées (poulet cru, mains, table, outils, salade, poulet cuit).
D’une manière générale, selon l’Anses, « la congélation arrête la croissance de ces bactéries et détruit vraisemblablement une faible partie de la population bactérienne, surtout en milieu liquide. Par contre, ces bactéries survivent bien aux températures de réfrigération (0 à 10 °C) mais sont très sensibles à la chaleur ; on peut considérer que des traitements thermiques supérieurs à 65 °C permettent leur destruction quel que soit le support (liquide ou solide) ».

Les maladies virales d’origine alimentaire
Les norovirus
Les infections à norovirus sont très largement sous-estimées en France. Mais elles représentent en réalité la première cause d’infection alimentaire en nombre (517 000) et l’une des premières causes en termes d’hospitalisation (environ 3 500). En moyenne, huit décès annuels sont à déplorer.
L’Anses indique [5] que les norovirus sont la cause majeure des gastro-entérites aiguës, toutes classes d’âges confondues. Mais seulement 15 % environ viendraient d’une source alimentaire directe [1]. L’Agence précise que « la majorité des épidémies de norovirus d’origine alimentaire a été liée à la consommation de coquillages contaminés lors de déversements accidentels d’eaux usées ou d’eau de distribution du réseau suite à des dysfonctionnements de ce réseau ». Une autre source est la contamination d’un aliment par une personne infectée (« potentiellement tout type d’aliments manipulés consommés en l’état ou insuffisamment cuits après manipulation »).
L’hépatite A
L’hépatite A (picornavirus à ARN) serait d’origine alimentaire dans 16 % des cas, soit environ 2 600 cas chaque année conduisant à environ 250 hospitalisations et un décès. 95 % des contaminations sont bénignes ou inapparentes. En cause, pratiquement comme pour les norovirus, les infections par coquillages crus, les légumes pollués par une eau d’irrigation contaminée, mais aussi une contamination secondaire (cuisinier malade pouvant contaminer tous les aliments manipulés).
L’hépatite E
L’Anses rappelle que l’hépatite E est très fréquemment d’origine alimentaire : « consommation d’eau non potable (principale voie de contamination dans les pays à faible niveau d’hygiène), de produits contaminés par une eau souillée (coquillages, légumes, fruits) ou encore de produits issus d’un animal porteur du virus, par exemple, viande et abats de sanglier, de porc et de cerf consommés crus ou insuffisamment cuits » [6]. En France, elle est responsable de près de 60 000 cas annuels de toxi-infections alimentaires conduisant à 480 hospitalisations et 18 décès (les femmes enceintes ou les personnes ayant une maladie du foie sont particulièrement sensibles). Le principal réservoir, en France, est le porc. Ce sont donc essentiellement les charcuteries crues, et particulièrement les produits à base de foie de porc cru qui sont mis en cause (saucisses de foie, foie sec, quenelles de foie, figatelli, etc.).
Autres infections
Il existe d’autres toxi-infections alimentaires, certaines avec un impact sanitaire non négligeable en France. Ainsi, par exemple, les toxoplasmoses provoquées par des aliments contaminés par le parasite Toxoplasma gondii sont responsables de près de 12 000 cas annuels conduisant à environ 600 hospitalisations et 22 décès. L’Anses incrimine la contamination de « viande consommée crue ou peu cuite issue d’un animal infecté […] et les végétaux souillés par des oocystes ». L’Agence ajoute que les viandes ovines, porcines (porcs élevés en plein air) et les venaisons sont les plus à risque [7].
Conclusion
Ce panorama montre l’ampleur et la complexité des toxi-infections alimentaires. Le nombre de décès est à la fois trop important (plusieurs centaines), mais, finalement, relativement faible au regard d’une population de plus de soixante millions de personnes qui a de plus en plus recours à une alimentation transformée [8]. N’oublions pas que dans les pays pauvres les infections d’origine hydrique et alimentaire provoquent encore la mort de beaucoup d’enfants ou un retard de croissance important. Autrefois, avant la généralisation des réfrigérateurs et des conserves en boîte, on ne disposait de légumes et fruits que juste après la récolte, et de viande juste après l’abattage. Entre-temps, les périodes de soudure pouvaient conduire à des disettes, voire des famines. Enfin, il y a une trentaine d’années il était considéré comme « normal » d’avoir chaque année plusieurs épisodes de diarrhées ou de vomissements dus aux aliments.
L’industrie agro-alimentaire, du champ et de l’étable jusqu’aux produits mis en vente dans les rayons des épiceries, met en œuvre de nombreuses dispositions qui assurent une hygiène inconnue autrefois. Une réglementation de plus en plus stricte s’applique, mais n’évite pas les scandales ou les fraudes. N’oublions pas non plus la grande responsabilité du consommateur, quand il cuisine, pour limiter les risques de toxi-infection alimentaire.
1 | Van Cauteren D, Le Strat Y, Sommen C et al., “Estimated Annual Numbers of Foodborne Pathogen–Associated Illnesses, Hospitalizations, and Deaths, France, 2008–2013”, Emerging Infectious Diseases, 2017, 23:1486-1492.
2 | Anses, « Fiche de description de danger biologique transmissible par les aliments : Staphylococcus aureus et entérotoxines staphylococciques », septembre 2011. Sur anses.fr
3 | Anses, « Fiche de description de danger biologique transmissible par les aliments : Listeria monocytogenes », décembre 2011.
4 | Hue O et al., « Enquête sur la contamination de Campylobacter spp. des carcasses de poulets de chair en France en 2008 et les facteurs associés », Bulletin épidémiologique, santé animale et alimentation, décembre 2010.
5 | Anses, « Fiche de description de danger biologique transmissible par les aliments : norovirus », mai 2011. Sur anses.fr
6 | Anses, « Fiche de description de danger biologique transmissible par les aliments : virus de l’hépatite E », novembre 2010. Sur anses.fr
7 | Anses, « Fiche de description de danger biologique transmissible par les aliments : Toxoplasma gondii », avril 2011. Sur anses.fr
8 | Anses, « INCA 3 : Evolution des habitudes et modes de consommation, de nouveaux enjeux en matière de sécurité sanitaire et de nutrition », juillet 2017. Sur anses.fr
Publié dans le n° 322 de la revue
Partager cet article
L' auteur

Denis Corpet
Denis Corpet est professeur émérite en hygiène et nutrition humaine à l’École nationale vétérinaire de Toulouse. (...)
Plus d'informationsAlimentation

Peurs alimentaires et risques d’intoxications
Le 30 mars 2018
La méthode Glucose Goddess pour « gérer sa glycémie »
Le 6 septembre 2023


























