Médecine scientifique et médecines non conventionnelles
Publié en ligne le 7 mai 2017 - Médecine -
Soigner c’est aider le sujet malade à choisir la solution qu’il juge la plus utile pour lui
Le terme « evidence-based medicine » (EBM) est apparu la première fois en 1992 dans un article de Gordon Guyatt 1 pour une pratique qui se développait depuis une dizaine d’années. Elle s’appuie sur trois bases (voir figure) : l’expérience clinique du praticien, les données de la recherche et les préférences du patient. C’est l’intersection de ces trois éléments qui va mener à la décision clinique (figure 1).
La médecine fondée sur les preuves,
objet de controverses
Cette notion a donné lieu à de nombreuses controverses et provoqué des oppositions souvent inavouées, pour plusieurs raisons.
Le terme « evidence » que l’on peut traduire par « preuves » ou « faits probants » a beaucoup desservi cette notion auprès des médecins. On peut en effet croire qu’il s’agit d’une pratique médicale « scientiste » où seuls comptent les résultats scientifiques et qui nie l’expérience pratique du praticien. Ce qui entraîne de facto la crainte d’une dévalorisation de la profession.
Enfin, le fait que le patient puisse dialoguer avec le praticien et donner son avis a semblé être une mise à mal du « pouvoir médical » que critiquait, il y a déjà bien longtemps, Bernard Kouchner [1].
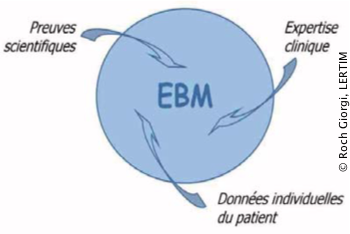
De ce fait, ce troisième volet a été le plus souvent ignoré. On peut en trouver la preuve en examinant le schéma suivant qui est proposé dans un article de formation sur l’EBM [2] dans lequel le pôle « préférences du patient », qui traduit pour celui-ci une attitude active, a été remplacé par « données du patient », qui le maintient délibérément dans un rôle de sujet passif.
Notons enfin, pour mémoire, qu’en France, la notion d’EBM a été l’objet d’une opposition farouche des psychanalystes. On pouvait lire sous la plume de l’un d’entre eux un article intitulé : « Pour en finir avec les invasions barbares de l’Evidence Based Medicine » (Jean-Jacques Lottin, [3] p. 40 à 47). Heureusement, la psychanalyse est aujourd’hui clairement déconsidérée et ses praticiens les plus prudents quittent silencieusement le navire par une reconversion discrète vers des disciplines annexes (EMDR, hypnose...) souvent tout aussi critiquables.
Ainsi, l’EBM conçue pour humaniser et améliorer le fonctionnement de la médecine clinique est devenue pour certains le symbole d’une médecine déshumanisée s’appuyant uniquement et mécaniquement sur les résultats issus des bases de données de la recherche scientifique.
Une opposition injustifiée
Cette opposition est injustifiée. La dévalorisation de la profession médicale est un fantasme que rien ne justifie. Nous verrons d’ailleurs plus loin qu’à l’opposé, le médecin généraliste deviendra sans conteste l’un des pivots de la médecine du futur.
Par ailleurs, le besoin de recherche documentaire est incontestablement consommateur de temps et parfois rendu difficile par l’absence de formation à ce sujet des médecins cliniciens. Encore ne faut-il pas exagérer cette contrainte car il existe des aides de plus en plus nombreuses dans ce domaine. On ne citera, pour mémoire, que les synthèses de la collaboration Cochrane ou encore les sites et journaux d’EBM 2 qui ne pourront que se multiplier si le besoin s’en fait sentir. Encore faut-il que les médecins se montrent demandeurs à ce sujet et l’on est en droit d’être inquiet lorsqu’on sait qu’un journal comme Prescrire, infatigable défenseur d’une médecine scientifique, n’a environ que 30 000 abonnés sur les 198 000 médecins que compte la France. Il est aussi à noter que les abonnements à cette revue qui avaient augmenté au moment de l’affaire du Mediator ont depuis diminué de 6 %.
Une opposition préjudiciable
Cette opposition est également préjudiciable. La participation du patient à l’élaboration de son traitement est un élément essentiel pour la mise en œuvre de l’effet contextuel (dit aussi effet placebo) qui est, on le sait maintenant, principalement dépendant de la relation patient-praticien et peut donc parfaitement se passer « d’objet placebo » (granules, aiguilles, cristaux, fleurs de Bach, etc.). Cette relation sera d’autant meilleure que le patient aura participé aux décisions qui le concernent.
Les médecines non conventionnelles
Les médecines non conventionnelles sont variées dans leurs fondements, leurs pratiques et leurs ambitions. On en dénombre actuellement plus de 400 qui vont de l’homéopathie à la guérison par la prière en passant par l’arénothérapie 3.

Les articles concernant telle ou telle médecine non conventionnelle sont nombreux et disponibles pour tous ceux qui veulent bien les consulter. Il est donc préférable de se placer globalement et de répondre à l’éternelle objection qui consiste à dire que si ces disciplines n’ont pas fait la preuve de leur efficacité, c’est parce qu’elles n’ont pas été assez étudiées.
Il est en effet possible d’opposer à cette affirmation au moins trois éléments de jugement :
- La « collaboration Cochrane », association qui étudie tout ce qui est publié dans le domaine de la santé, a répertorié 598 études sur les médecines non conventionnelles. Les résultats de ces études, ou bien sont négatifs, ou bien mènent à des conclusions du genre : « globalement, les preuves disponibles sont en faveur de X, cependant la qualité et la quantité des preuves fournies ne suffisent pas à emporter une complète conviction ». En langage diplomatique, aucun résultat positif ne peut être répertorié et les seules études qui ne sont pas clairement négatives ne convaincront que les convaincus. Ce qui n’empêche pas les partisans de ces disciplines de citer régulièrement ce type de conclusions en « oubliant » les réserves présentées.
- L’étude « Alternative therapy » a été réalisée par la British medical association à la demande du prince Charles. Ce dernier, grand partisan des médecines non conventionnelles, a demandé aux scientifiques d’étudier l’efficacité de ces pratiques, sans doute persuadé qu’il y trouverait une justification à ses croyances. Le professeur Capron 4, lors de son audition auprès de la commission du Sénat 5, a parfaitement résumé le résultat de ce travail : « le rapport est d’une sévérité extrême » et il a comparé le résultat de cette étude à « un champ de ruines ». L’histoire ne dit pas si le prince a cessé d’absorber des granules...
- Les études du NCCAM « Centre national pour la médecine complémentaire et alternative » au sein du « National institute of health » (NIH).
C’est sans nul doute l’élément le plus important. Cet institut, créé sous la pression des lobbys pro-médecines douces 6, a dépensé en dix ans environ 2,5 milliards de dollars et n’a pas obtenu le moindre résultat positif. Il fait l’objet d’une opposition croissante de la part des milieux scientifiques. Dans son livre publié en 2013, Croyez-vous à la magie ? [4], Paul A. Offit, professeur de vaccinologie et de pédiatrie à l’Université de Pennsylvanie, écrit : « Depuis sa naissance, en 1999, les responsables NCCAM ont dépensé environ 1,6 milliard $ pour étudier les thérapies alternatives. Ils ont dépensé 374 000 $ de l’argent des contribuables pour savoir que l’inhalation de parfums de citron et de lavande ne favorise pas la cicatrisation des plaies ; 390 000 $ pour savoir que les anciens remèdes indiens ne contrôlent pas le diabète de type 2 ; 446 000 $ pour trouver que les matelas magnétiques ne traitent pas l’arthrite ; 283 000 $ pour découvrir que les aimants ne traitent pas les migraines ; 406 000 $ pour déterminer que les lavements de café ne guérissent pas le cancer du pancréas et 1,8 million $ pour savoir que la prière ne guérit pas le sida ou les tumeurs du cerveau ou n’améliore pas la guérison après une chirurgie de reconstruction mammaire. »
Il est à noter qu’à la suite de la mort de Steve Jobs 7, Joséphine Brings, directrice du NCCAM, a écrit sur son blog une mise en garde contre l’abandon des traitements conventionnels où elle déclare, concernant ces médecines : « les éléments de preuve ne sont pas là ».
D’ailleurs, le NCCAM est aujourd’hui devenu Centre national pour la santé complémentaire et intégrative (NCCIH) et s’occupe moins d’apporter des preuves 8 que de faire en sorte que ces médecines non prouvées soient malgré tout intégrées dans le cadre du système de santé.
Finalement, la seule chose qui rassemble toutes les médecines non conventionnelles, c’est qu’aucune n’a fait la preuve de son efficacité. On pourrait donc les regrouper sous le terme de médecines non prouvées. La seule action éventuelle de ces médecines est due à l’effet contextuel (placebo). Elles n’ont donc rien à faire dans un parcours de soins, mais peuvent éventuellement s’intégrer dans un parcours de bien-être.
L’ambiguïté de la situation actuelle en France
Il est d’abord à noter que l’on confond trop souvent maladie et mal-être et qu’il existe une différence entre soigner et procurer du bien-être.
Ainsi, par exemple, la crénothérapie (cures thermales) est pratiquée par les médecins, elle est prise en charge par la collectivité et prétend soigner alors qu’elle n’a jamais fait la preuve d’une efficacité spécifique. La thalassothérapie, elle, ne se prétend pas une médecine, n’est pas pratiquée par des médecins et n’est pas prise en charge par la Sécurité sociale. Elle ne vise qu’au bien-être des curistes et y réussit fort bien.
Pourquoi cette confusion ? Pourquoi cette différence de traitement ?
Tout d’abord, soulignons le poids d’un passé où l’on ne disposait pas des moyens d’évaluation moderne de l’efficacité et où la place d’une discipline se basait sur la constatation qui devait beaucoup au sophisme « post hoc » 9.
Ensuite, la présence depuis 1940 d’un Conseil de l’ordre des médecins (CNOM), initialement créé par le régime de Vichy pour pourchasser les médecins juifs, dont l’existence est contestée par une grande quantité de médecins 10 et qui, outre de se comporter systématiquement comme un frein à toute évolution, permet aux médecins qui le désirent de violer son propre code de déontologie. Rappelons que l’article 39 du code de déontologie médical stipule que : « Les médecins ne peuvent proposer aux malades ou à leur entourage comme salutaire ou sans danger un remède ou un procédé illusoire ou insuffisamment éprouvé. Toute pratique de charlatanisme est interdite ». Plusieurs autres articles affichent d’ailleurs la même exigence de rigueur scientifique. La suppression du CNOM faisait d’ailleurs l’objet de la proposition numéro 85 des « 110 propositions pour la France » du candidat François Mitterrand lors de l’élection de présidentielle de 1981. Elle n’a évidemment pas été concrétisée !
Cette mansuétude de l’Ordre pour les médecines non conventionnelles est totalement inadmissible. Celles-ci ne doivent utiliser ni l’argent de la collectivité sociale ni le « temps de cerveau » des médecins.
Une vision d’avenir
Pour les médecines non conventionnelles
Il ne saurait évidemment être question de lancer une chasse aux sorcières qui serait de toute façon sans espoir. Il serait injuste de jeter l’anathème sur les citoyens qui souhaitent faire confiance à ces médecines, aussi farfelues soient-elles. Les citoyens ont le droit de vivre, de mourir et de se soigner comme ils l’entendent, à condition de n’être pas trompés par l’argument d’autorité médicale. D’ailleurs, les seuls drames provoqués dans le passé par les médecines non conventionnelles sont ceux où un médecin intervenait comme caution scientifique. Certains connaissent sans doute le cas de Nathalie de Reuck [5] dont la mère est morte d’avoir fait confiance à trois authentiques médecins pratiquant la médecine de Hamer. Il y a malheureusement bien d’autres exemples à l’appui de cette constatation.

Les pratiques médicales non prouvées ne doivent donc faire l’objet d’aucune reconnaissance, mais pourraient parfaitement être tolérées (comme l’astrologie ou la chiromancie), soumises à la loi commune en matière de conséquences et surveillées pour ne pas servir, comme c’est malheureusement le cas aujourd’hui trop souvent, de marchepied aux sectes.
Les patients pourraient parfaitement avoir recours aux médecines non conventionnelles, même dans le cadre des hôpitaux (les aumôniers des différentes religions sont bien admis à l’hôpital, pourquoi les guérisseurs ne le seraient-ils pas ?) à condition que ce soit vraiment à la demande du patient et à ses frais, et surtout que le corps médical ne serve ni d’intermédiaire ni d’acteur et qu’il ne laisse jamais à penser que ces pratiques sont intégrées au protocole médical, ce qui est maintenant parfois le cas dans certains hôpitaux 11.
Pour la médecine conventionnelle
Pour cerner ce que devrait être la médecine du futur, le mieux est de se tourner vers un médecin qui n’a peur de passer ni pour un provocateur ni pour un révolutionnaire. Le Pr Guy Vallencien 12, chirurgien urologue, cancérologue et membre de l’Académie de médecine, dénonce « l’incroyable désorganisation de notre système de santé » et affirme que « les usagers du système [des patients aux médecins, en passant par les administrations et les organismes de l’assurance-maladie] ont perdu le sens de leurs responsabilités »[6].
Dans un article paru dans Les Echos le 23 octobre 2015 et intitulé « Pour une autre médecine », il formule quelques propositions (voir encadré). On retrouve là le rôle du praticien, l’avancée de la recherche médicale et l’écoute du patient, ce qui rejoint ce que voulait être la médecine basée sur les preuves, dans une version francisée, modernisée et rebaptisée « médecine globale ».
Il ajoute quelques remarques qui ont dû donner des sueurs froides aux membres du conseil de l’ordre et aux responsables des syndicats médicaux : « Ne nous voilons pas la face : la médecine a perdu son caractère libéral depuis que la Sécurité sociale subventionne les médecins. Une réforme profonde des études médicales intégrant ces nouvelles pratiques est nécessaire ainsi que d’autres modes de rémunération et une concentration des professionnels regroupés dans des maisons et centres de santé... Il est urgent d’entreprendre cette mutation pour servir les malades et les blessés qui se confient à nous ! ».
Puisse ce médecin visionnaire être entendu par les différentes autorités qui régissent la médecine !
« L’heure est aux propositions et non plus à la résistance : le rôle et la place du médecin dans la société du XXIe siècle qui s’ouvre sont à repenser dans le cadre d’un système de santé débordant largement l’organisation des seuls soins et laissant au vestiaire nos vieux oripeaux. Trois éléments incontournables vont structurer le modèle du médecin de demain :
1. Les malades de mieux en mieux informés et de plus en plus responsables qui, regroupés en communautés, partageront de mieux en mieux leurs expériences que nous devrons systématiquement intégrer dans l’évaluation des résultats de notre pratique médicale.
2. Les technologies de l’information et du numérique, capables d’assurer nombre de diagnostics, de proposer la meilleure thérapie et éventuellement de la réaliser par elles-mêmes, en toute efficacité et sécurité. Le robot chirurgical, le robot anesthésiste et le robot infirmier sont déjà en service. Les ordinateurs de diagnostic arrivent pour aider l’homme de l’art dans sa démarche, véritables médecins de synthèse.
3. La bascule d’une médecine uniquement centrée sur le tout-soin vers une prise en charge globale des malades jusque dans l’évaluation et le traitement des conséquences personnelles, familiales, professionnelles et sociales secondaires à la maladie ou au traumatisme.
Dans ce schéma, le médecin généraliste deviendra le vrai MG (médecin global) assurant la synthèse des diverses informations émanant des spécialistes. Ce rôle, non pas de coordinateur de soins, qui reviendra à des infirmiers, mais de véritable intégrateur de données, de « bioconseiller » et d’homme de confiance, formera le pivot d’un système sanitaire adapté à son temps. »
1 | Bernard Kouchner, Patrick Rambaud, La dictature médicale, Éditions Robert Laffont, 1996.
2 | Roch Giorgi, « Principes de l’Evidence Based-Medicine (médecine basée sur les faits) », LERTIM, Faculté de Médecine de Marseille, Université de la Méditerranée.
3 | Jean-Jacques Lottin, « Pour en finir avec “les invasions barbares” infantilisantes de l’Evidence Based Medecine (…) », Psy Cause, 47:40–47.
4 | Paul Offit, Do You Believe in Magic ? The Sense and Nonsense of Alternative Medicine, Éditions Harper, 2013.
5 | Nathalie De Reuck, Philippe Dutilleul, Guy Rouquet (Préface), On a tué ma mère ! Face aux charlatans de la santé, Éditeur Buchet Chastel, 2010.
6 | Guy Vallancien, La santé n’est pas un droit : Manifeste pour une autre médecine, François Bourin Editeur, 2007.

Aux États-Unis, les médicaments homéopathiques vendus sans ordonnance devront clairement indiquer sur quelles bases scientifiques ils s’appuient pour affirmer leur efficacité. Ainsi en a décidé la Federal Trade Commission (FTC, www.ftc.gov, 15 novembre 2016), l’équivalent américain de notre Direction de la répression des fraudes. Précisant ce qu’elle entend par « bases scientifiques », la FTC constate que dans leur très grande majorité, les produits homéopathiques sont « uniquement basés sur la tradition » et qu’« il n’existe pas d’études valides utilisant la méthode scientifique montrant une quelconque efficacité ». Ainsi, afin de protéger les consommateurs et éviter toute tromperie, il est demandé que soit explicitement indiqué sur les emballages des médicaments concernés « qu’il n’existe pas de faits scientifiques prouvant que le produit marche » et que « les propriétés alléguées sont basées sur les théories homéopathiques qui datent des années 1700 et ne sont pas acceptées par la plupart des experts médicaux modernes ».
La presse a été relativement discrète sur cette information (une demi-douzaine de journaux au 30/11, selon Google Actualités). Dans le même temps, la promotion des bienfaits de traitements jamais validés est presque quotidienne. Ainsi, quasiment dans la même semaine, peut-on lire des articles aux titres évocateurs : « Homéopathie. Les résultats m’ont étonnée » (Le Télégramme, 8 novembre 2016), « Soigner son enfant par l’homéopathie » (Biba, 11 novembre 2016), « Comment maigrir avec l’homéopathie ? » (Cosmopolitan, 14 novembre 2016)… Et ne faut-il pas s’inquiéter, quand L’Usine Nouvelle (3 novembre 2016) constate que « les Français préfèrent l’homéopathie aux vaccins ».
1 « Evidence-based medicine. A new approach to teaching the practice of medicine », JAMA, 1992, 268(17) : 2420–5. Gordon Henry Guyatt est un médecin canadien et professeur émérite d’université au département d’épidémiologie clinique, de biostatistique et de médecine à l’Université McMaster à Hamilton (Ontario).
2 On peut par exemple citer l’excellent site belge Minerva ou la dizaine de sites de différentes spécialités répertoriés sur la page du SEBAM (Belgian Center for Evidence-based Medicine).
3 L’arénothérapie est la reconstitution artificielle de la psammatothérapie qui consiste, pour les curistes, à s’enterrer quelques minutes dans le sable très chaud des dunes du Sahara. Ce traitement est supposé être efficace contre les rhumatismes, la polyarthrite, les lombalgies, certaines maladies de peau, etc.
4 Le Pr Loïc Capron est président de la Commission médicale d’établissement (CME) de l’Assistance publique-Hôpitaux de Paris.
5 Rapport fait au nom de la commission d’enquête sur l’influence des mouvements à caractère sectaire dans le domaine de la santé (2013), Tome II : procès-verbaux des auditions.
6 La première incarnation du NCCAM a été créée en 1992 par le sénateur Tom Harkin qui était convaincu que le pollen d’abeille avait guéri ses allergies.
7 Steve Jobs était atteint d’une forme relativement rare et assez simple à traiter de tumeur du pancréas, une « tumeur neuroendocrinienne des îlots de Langerhans ». Il refuse de subir une intervention chirurgicale. Sur les conseils d’un médecin, il lui préfère un régime alimentaire végétarien strict avec une grande quantité de carottes et de jus de fruits frais, des séances d’acupuncture et divers autres remèdes à base de plantes. Neuf mois plus tard, il accepte de se faire opérer, mais il est trop tard : le foie est atteint et il mourra malgré une transplantation.
8 Le NCCAM était « dédié à l’exploration des pratiques de guérison alternatives et complémentaires dans un cadre scientifique rigoureux » alors que le NCCIH est chargé de définir « l’utilité et la sécurité des interventions de médecine complémentaire et alternative et leur rôle dans l’amélioration de la santé et des soins de santé » (Extrait de mission de ces organismes). Les rares recherches existant encore ont été confiées à divers autres instituts du NIH (cancérologie...).
9 Le sophisme post hoc ergo propter hoc (après cela, donc à cause de cela) est fondé sur la notion erronée que parce qu’un évènement arrive après un autre, le premier est la cause du second.
10 À ce propos on lira avec intérêt un article publié en 2012 sur Rue 89 intitulé « L’ordre des médecins, verrue de la République » (http://rue89.nouvelobs.com).
11 L’auteur de cet article en a malheureusement été le témoin.
12 Guy Vallancien est chirurgien, membre de l’Académie nationale de médecine. Professeur d’urologie à l’Université Paris Descartes, spécialiste en cancérologie chirurgicale mondialement reconnu. Il a conseillé plusieurs ministres de la santé et réfléchit sur le thème de l’organisation des soins dans le cadre de la Convention on Health Analysis and Management (CHAM) qui réunit des experts et décideurs en matière de santé.
Publié dans le n° 319 de la revue
Partager cet article
L' auteur

Jean Brissonnet
Agrégé de physique, a créé et développé le site www.pseudo-medecines.org. Il a été vice-président de l’AFIS de (...)
Plus d'informationsMédecine

Tests microbiote, science ou pseudo-science ?
Le 31 mai 2023
Peut-on vraiment guérir d’un trouble psychique ?
Le 2 septembre 2023
Le regard d’un pionnier de la santé mondiale
Le 17 août 2023
Les populations sous-représentées dans les essais cliniques
Le 27 avril 2023
Maladies neurodégénératives : comment expliquer notre impuissance ?
Le 28 novembre 2022
























